
Зміст
Інші розділиМедичні огляди є частиною повсякденного розпорядку лікаря, асистента лікаря або медичної сестри. Якщо ви дізнаєтесь, як проводити медичний фізичний огляд, це може бути приголомшливим, оскільки у вас є стільки різних речей, щоб перевірити їх у дуже конкретному порядку. Але, починаючи з більш загальних чи нагальних проблем, а потім переходячи до певних систем, ви зможете відстежувати все. З практикою проведення медичного фізичного обстеження стане схожим на другу природу, і вам не знадобиться нагадування про те, як це зробити.
Кроки
Частина 1 з 5: Підготовка до фізичного іспиту
Мийте руки. Коли ви заходите в кімнату пацієнта, обов’язково помийте руки, перш ніж будь-який фізичний контакт з пацієнтом. Спочатку можна привітати пацієнта, а потім просто повідомити, що перед початком іспиту потрібно помити руки.
- Обов’язково використовуйте мило і теплу воду та мийтеся протягом 20 секунд. Потім ретельно промийте руки і висушіть їх чистим паперовим рушником.

Представтесь пацієнту, якщо ви ніколи раніше не зустрічалися. Обов’язково вкажіть своє прізвище та зверніться до пацієнта за його прізвищем. Ви можете запитати їх, як вони вважають за краще називати їх, якщо ви не впевнені.- Якщо пацієнт - це той, кого ви бачили раніше, ви можете просто привітатись і запитати, як у них справи.

За потреби переконайтеся, що пацієнт одягнений у халат. Якщо пацієнт ще не в халаті, і вам потрібно, щоб вони були на іспиті, чемно доручіть їм переодягнутися, а потім надайте їм певну приватність для цього. Потім постукайте і знову ввійдіть у кімнату, коли пацієнт переодягнеться. Попросіть пацієнта сісти або лягти на обстежувальний стіл залежно від того, що для нього найзручніше.- Майте на увазі, що переодягання пацієнта у халат не завжди буде необхідним. Деякі пацієнти можуть звернутися зі скаргами, які можна перевірити у них у вуличному одязі, наприклад, кашель або застуда.
- Переконайтеся, що в кімнаті достатньо світла, щоб добре бачити пацієнта.
- Перевірте, чи достатньо тихо в кімнаті, щоб ви могли почути звук дихання пацієнта.
- Усуньте будь-які небезпеки, такі як дроти або інші предмети біля оглядового столу, які можуть заважати вам вільно пересуватися навколо нього.

Дізнайтеся, чи потрібно вам звертати увагу на певні проблеми зі здоров’ям. Якщо пацієнт прийшов на загальний фізичний огляд, то вам потрібно буде оцінити його загальний стан здоров'я, щоб перевірити наявність потенційних проблем. Однак, якщо пацієнт надійшов із конкретною скаргою, спершу слід зосередитись на цій скарзі.- Наприклад, якщо у пацієнта сильна застуда та кашель, який тривав більше декількох тижнів, тоді ви зосередите свою увагу на його дихальній системі.
Запитайте пацієнта про їх медична історія. Перегляньте разом із ними історію хвороби пацієнта та оновіть її за потреби. Обов’язково приділіть особливу увагу будь-яким частинам історії хвороби, які можуть бути пов’язані з основною скаргою.
- Наприклад, якщо пацієнт скаржився на важкі спазми періоду, ви можете запитати, чи не було їм коли-небудь діагностовано СПКЯ чи ендометріоз.
- Ви також можете задати загальні запитання, щоб краще зрозуміти ситуацію пацієнта, наприклад, "Чи були у вас коли-небудь операції?" та "Чи приймаєте ви якісь ліки?"
Порада: Якщо можливо, додайте цю інформацію до своїх нотаток під час руху, щоб нічого не забути.
Частина 2 з 5: Прийняття життєвих показників та відзначення загального вигляду
Перевірте кров’яний тиск у пацієнта. Найкраще почекати, поки ви не візьмете історію здоров’я пацієнта, щоб він міг посидіти 5 хвилин. В іншому випадку ви можете отримати помилково підвищений артеріальний тиск. Виберіть манжету для артеріального тиску відповідного розміру для пацієнта і надіньте її на них. Потім виміряйте артеріальний тиск і зафіксуйте результати.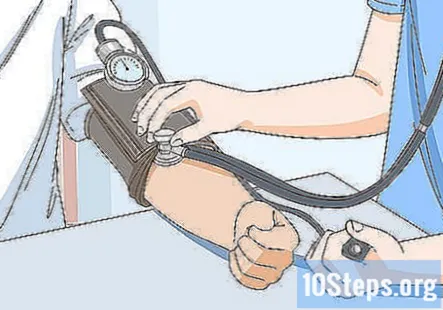
Порада: Ви можете пропустити життєво важливі показники, якщо медсестра або фельдшер вже зробили це за вас. Однак, якщо висновки були незвичними, то, можливо, вам доведеться повторити їх.
Візьміть променевий пульс пацієнта. Знявши кров'яний тиск у пацієнта, візьміть його променевий пульс, який знаходиться в його зап’ясті. Натисніть вказівний і середній палець на вену, щоб визначити місце пульсу, а потім рахуйте удари протягом 1 хвилини.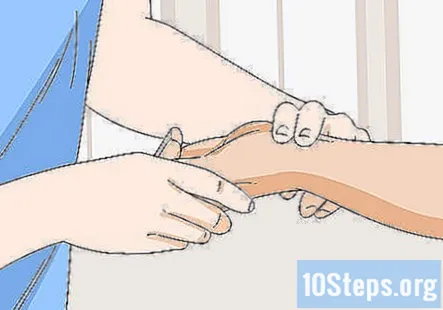
- Ви також можете порахувати удари протягом 15 секунд, а потім помножити результат на 4 для приблизного пульсу. Наприклад, якщо підрахувати 20 ударів за 15 секунд, то пульс у них становить приблизно 80 ударів в хвилину.
Підрахуйте вдихи пацієнта за хвилину. Попросіть пацієнта нормально дихати, поки ви підраховуєте кількість вдихів, які вони роблять за 1 хвилину. Відраховуйте 1 вдих кожного разу, коли пацієнт вдихає та видихає. Не рахуйте вдихи та видихи окремо.
- Займаючись практикою, ви повинні вміти рахувати дихання, приймаючи пульс у пацієнта.
Оцініть загальний вигляд пацієнта, волосся, шкіру та нігті. Отримавши певний досвід, ви зможете виконати цю частину іспиту під час проходження життєво важливих показників пацієнта. Зверніть увагу, якщо пацієнт виглядає доглянутим. Перевірте, чи здорові їх волосся, шкіра та нігті. Обов’язково зазначайте будь-які незвичні фізичні ознаки, зокрема:
- М'язовий малюнок, наприклад помітний брак м'язів у руках або ногах
- Розподіл волосся, наприклад, витончення волосся на голові
- Запахи, такі як неприємний запах, що свідчить про погану гігієну
- Рух і координація, такі як неможливість слідувати пером очима
Частина 3 з 5: Огляд голови та шиї
Огляньте очі пацієнта для загального вигляду та реакції. Подивіться на очі пацієнта та відзначте зовнішній вигляд рогівки, склер, кон’юнктиви та райдужки. Перевірте зіниці на акомодацію, рефлекси та будь-які порушення. Потім перевірте їх поле зору, гостроту зору, позаочні рухи та рефлекс на рогівці.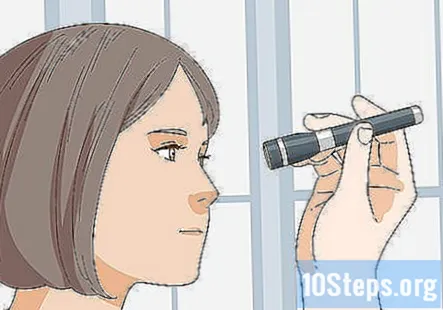
- Нехай ваш пацієнт прочитає літери на діаграмі Снеллена, щоб перевірити їх гостроту зору та оцінити функцію другого черепно-мозкового нерва. Попросіть пацієнта закрити 1 око і прочитати діаграму непокритим оком, а потім повторити для іншого ока.
- Ви також можете запитати у пацієнта, чи не мають проблеми зі своїм зором.
- Можливо, ви також захочете перевірити наявність симптомів загальних проблем з очима. Наприклад, ви можете перевірити наявність кон’юнктивіту, шукаючи ознаки набряку, виділень та почервоніння навколо повік.
Подивіться на зовнішню та внутрішню частини вух пацієнта. Перевірте пальці та периаурикулярну тканину пацієнта, які є частинами вуха поза головою пацієнта. Потім за допомогою отоскопа загляньте у вухо пацієнта. Тканини повинні виглядати рожевими і здоровими всередині і зовні вух пацієнта без ознак рідини або надмірного накопичення вушної сірки.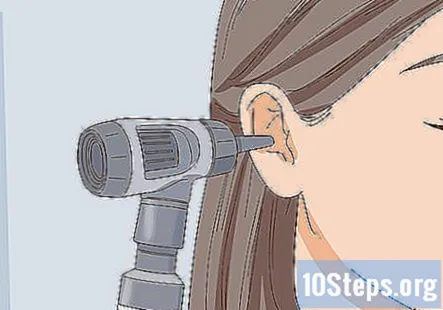
- Ви також можете запитати у пацієнта, чи не помітили вони втрати слуху.
- Якщо пацієнт просив вас повторитись кілька разів, або якщо вони повертають голову або нахиляються, щоб почути вас краще, то це може свідчити про проблеми зі слухом.
Проведіть тест Вебера, якщо пацієнт має проблеми зі слухом. Тест Вебера використовує камертон для перевірки одностороннього слуху. Щоб виконати тест Вебера, вдаріть камертоном, а потім покладіть ручку на голову пацієнта трохи вище чола. Запитайте їх, яке вухо вони найголосніше чують звук.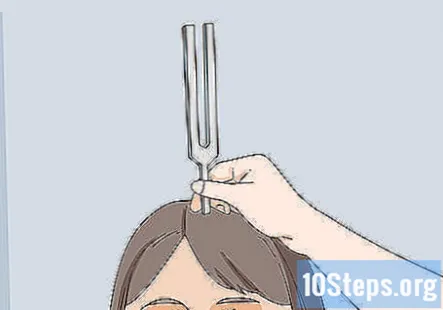
- Якщо у пацієнта нормальний слух, вони повинні повідомити, що звук звучать однаково в обох вухах. Якщо вони втрачають слух на 1 вухо, вони повідомляють, що не чують цього настільки голосно в ураженому вусі.
Проведіть тест Рінне, щоб перевірити відсутність слуху на 1 вухо. Тест Рінне використовує камертон для перевірки втрати слуху в 1 вусі. Щоб виконати тест Рінне, вдаріть виделкою і покладіть ручку на соскоподібну кістку пацієнта. Потім відійміть виделку від соскоподібної кістки і піднесіть її до вуха. Попросіть пацієнта повідомити вас, коли він більше не чує камертон.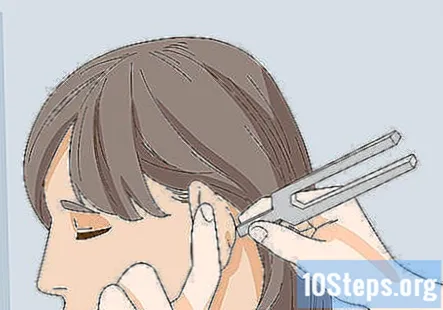
- Якщо пацієнт втрачає слух у цьому вусі, він повідомить, що більше не чує камертона, після того, як ви відберете його від соскоподібної кістки.
- Повторіть тест на іншому вусі після того, як закінчите перевірку першого вуха.
Перевірте очі пацієнта за допомогою отоскопа. Приглушіть світло в залі для обстеження, а потім за допомогою отоскопа подивіться в очі пацієнта через зіниці. Особливу увагу приділіть сітківці, диску зорового нерва, артеріям, судинам, середовищам, рогівці, кришталику і жовтому жовтому плямі.
- Попросіть пацієнта стежити за ручкою очима, щоб перевірити наявність проблем із черепно-мозковими нервами III, IV та VI.
Огляньте носові ходи пацієнта. Прикріпіть носовий дзеркало до отоскопа і загляньте в ніздрі пацієнта. Перевірте наявність рожевих слизових оболонок здорового вигляду.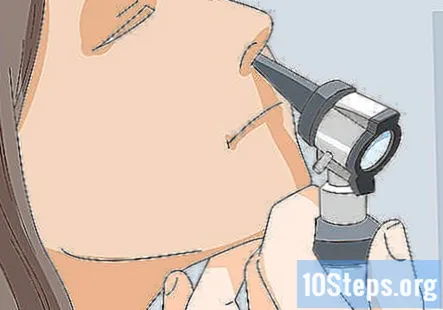
- Ви також можете запитати у пацієнта, чи є у них проблеми із нюхом, що може свідчити про проблеми з черепним нервом I.
- Ви також можете запитати у пацієнта, чи страждає він на алергію чи інші пов’язані з цим проблеми, коли ви оглядаєте їхні носові ходи.
Огляньте рот, язик, зуби та слизову оболонку рота. Зверніть увагу на будь-які стоматологічні проблеми, такі як карієс, стоматологічна робота або помітні проблеми з їх прикусом. Потім перевірте глотку і попросіть пацієнта сказати «ах» для оцінки черепних нервів IX, X та XII. Коли це робить пацієнт, глотка повинна підніматися симетрично.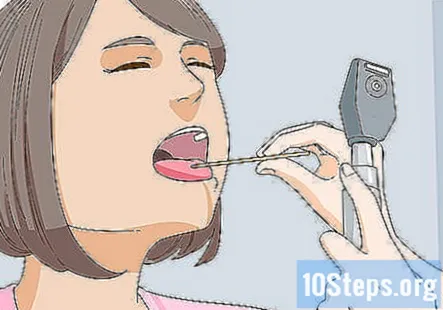
- Ви також можете запитати у пацієнта, чи регулярно вони відвідують стоматолога.
Подивіться на обличчя пацієнта, щоб перевірити на симетрію. Попросіть пацієнта посміхнутися, насупити брови і відкрити рот, щоб побачити, чи їхнє обличчя симетричне, коли вони це роблять. Це дозволить оцінити функцію черепного нерва VII.
- Ви також можете злегка торкнутися обличчя пацієнта навколо скронь, середини обличчя та щелепи, щоб перевірити симетричність та оцінити функцію черепного нерва V.
Порада: Ви також можете оцінити симетрію, коли вперше привітаєте пацієнта, наприклад, якщо вони посміхаються вам, коли ви заходите в кімнату.
Перевірте лімфатичні вузли та слинні залози. Акуратно пальпуючи лімфатичні вузли та слинні залози, натискаючи на них. Натисніть на шкіру приблизно на ⁄2 дюйма (1,3 см). Лімфатичні вузли і слинні залози розташовані вздовж грудинно-ключично-соскоподібного м’яза спереду і ззаду, спереду і ззаду від вух і на нижній стороні щелепи.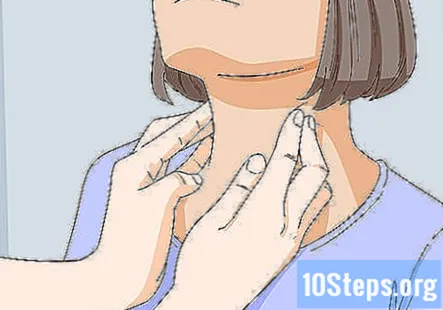
- Ознаки проблем із слинними залозами або лімфатичними вузлами можуть включати біль при пальпації, тверді плями на залозах або набряк.
- Також перевірте наявність збільшеного лімфатичного вузла над лівою серединною шийною кісткою. Це потенційна ознака раку шлунка і вимагає подальшої оцінки.
Знайдіть і пальпуйте щитовидну залозу пацієнта. Заліза має форму метелика з розкритими крилами, і вона розташована спереду, в центрі шиї, трохи вище коміркової кістки. Зверніть увагу на будь-які порушення в його розмірі або формі.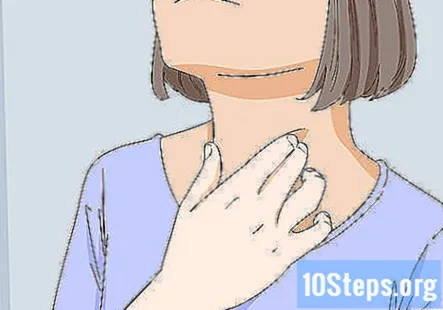
- Наприклад, якщо щитовидна залоза пацієнта має великі розміри або на ній прощупується вузлик, то це вимагає подальшого дослідження.
Частина 4 з 5: Огляд тулуба
Дослідіть епітрохлеарні та пахвові вузли, щоб перевірити наявність інфекції. Епітрохлеарні вузли розташовані на внутрішній стороні руки трохи вище ліктя. Пахвові вузли знаходяться трохи нижче пахв. Знайдіть ці ділянки та акуратно промацуйте їх, щоб перевірити на збільшення або ознаки інфекції, такі як почервоніння, набряк або болючість.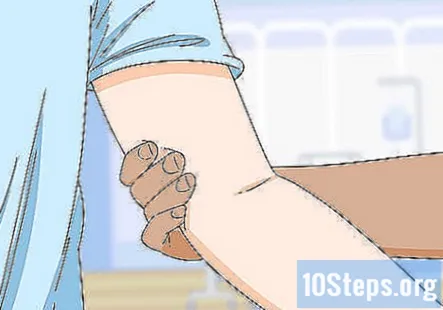
- Набряк і відсутність болючості в пахвових вузлах можуть також свідчити про інфекцію, рак лімфатичних вузлів або про системні запальні розлади, такі як саркоїдоз.
Порада: Ви можете надіти рукавички, щоб пропальпувати пахвові вузли, оскільки вони розташовані прямо під пахвами і, ймовірно, будуть вологими від поту.
Прослухайте стетоскопом 4 ділянки серця пацієнта. Попросіть пацієнта опустити халат або підняти сорочку. Помістіть стетоскоп на серце пацієнта і слухайте, як воно б’ється близько 1 хвилини, щоб перевірити наявність відхилень. Прослухайте всі 4 клапани серця пацієнта та перевірте, чи немає трення та гострих відчуттів.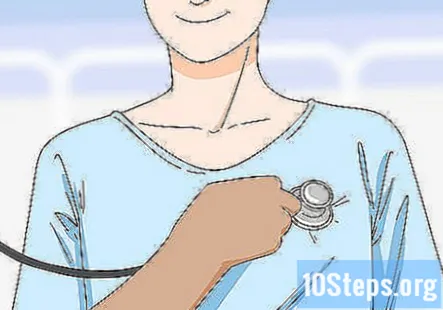
- У цей час ви також можете перевірити наявність ушкоджень, які перекрили судини, якщо ви підозрюєте про проблему. Помістіть стетоскоп над сонними артеріями пацієнта 1 за раз і прислухайтесь до бурхливого шуму, щоб виявити гній.
Прослухайте легені пацієнта за допомогою стетоскопа. Перевірте хрипи, хрипи та ринхи. Слухаючи їх легені, перевірте, чи немає видимих деформацій у грудях пацієнта. Якщо ви помітите різницю в звуках дихання між правою та лівою сторонами, то це помітно.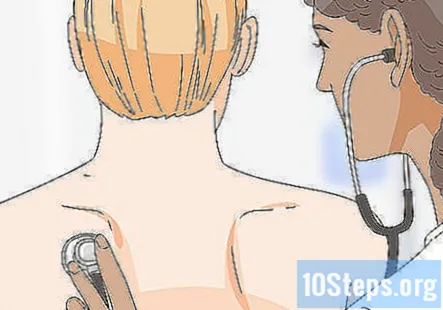
- Поки ви слухаєте легені пацієнта, спостерігайте за ними, чи немає ознак напруження. Наприклад, якщо ви помітили, що людина використовує всю грудну клітку, щоб допомогти їм дихати, це може свідчити про проблеми з диханням.
Перевірте дистальну силу пацієнта, стискаючи руки. Простягніть до пацієнта руки і попросіть їх міцно стиснути їх. Ви повинні відчувати рівний тиск на обидві руки, коли пацієнт робить це.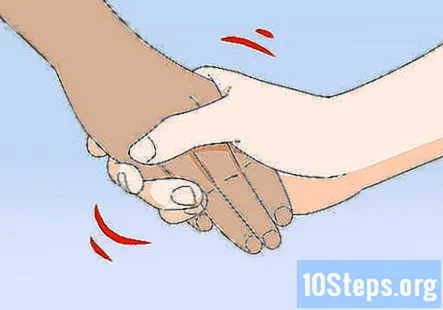
- Якщо пацієнт не може міцно стиснути ваші руки або якщо вони, здається, набагато сильніші з одного боку, ніж з іншого, тоді може виникнути проблема, що вимагає подальшого дослідження.
Спостерігайте за близькими силами пацієнта, спостерігаючи, як вони встають. Попросіть пацієнта встати з положення сидячи. Якщо пацієнт може самостійно встати, не відштовхуючись руками від стільця, то у нього хороша проксимальна сила. Однак, якщо пацієнтові потрібна допомога в підйомі або йому потрібно вхопитися за щось, щоб піднятися, тоді у нього недостатня проксимальна сила.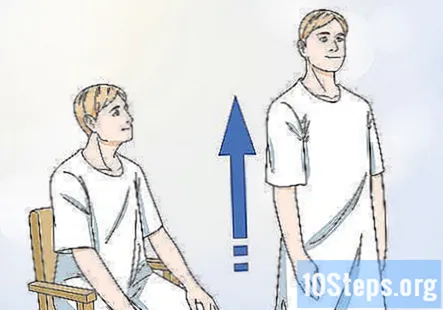
- Проксимальна сила може зменшуватися з віком, але якщо у молодого, відносно здорового пацієнта слабка проксимальна сила, то це може викликати занепокоєння.
Прислухайтеся до живота на наявність звуків кишечника та нападів. Попросіть пацієнта лягти і підняти сорочку або сукню, щоб відкрити живіт. Заведіть на них аркуш, якщо потрібно, щоб покрити їх приватні зони. Потім за допомогою стетоскопа прослухайте всі 4 квадранти їх живота. Звуки кишечника повинні бути присутніми у всіх 4 квадрантах. Потім перейдіть до ниркових артерій і прослухайте стетоскопом, щоб перевірити наявність ушкоджень.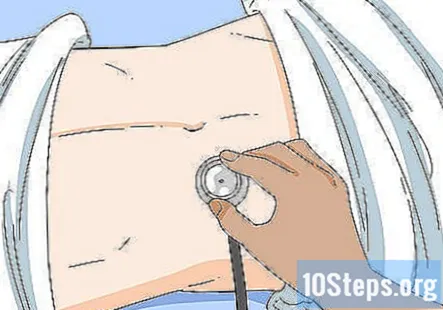
- Бруйт видає бурхливий звуковий сигнал, тому його слід легко виявити.
Перкусуйте і пальпуйте живіт, щоб перевірити селезінку та печінку. Руками промацуйте живіт пацієнта. Акуратно натискайте кінчиками пальців на 2,5 см, щоб пропальпувати, і м’яко постукайте животом кінчиками пальців, щоб перкутувати його. Провести пальпацію в місці розташування печінки та селезінки пацієнта, щоб перевірити їх нормальний розмір. Майте на увазі, що ви не можете пальпувати селезінку, і якщо ви можете, вона, ймовірно, збільшена.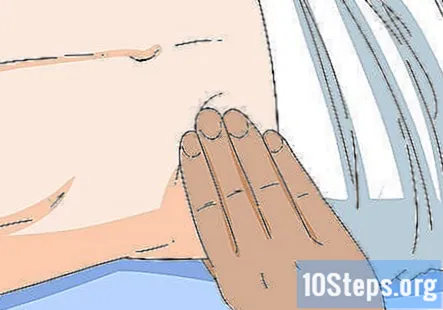
- Якщо печінка або селезінка відчувають збільшення, це потребує подальшого дослідження.
Порада: Завжди пальпуйте і перкусуйте живіт після того, як ви прослухаєте звуки кишечника, а не раніше. Це тому, що пальпація та перкусія живота пацієнта може змінити звуки кишечника.
Частина 5 з 5: Проведення факультативних частин іспиту
Проведіть тазовий огляд, якщо пацієнтка жіночої статі і має пов'язані з цим проблеми. Можливо, вам доведеться виконати обстеження малого тазу, якщо пацієнт повинен проходити щорічний огляд жінки. Якщо її занепокоєння не пов’язане, або якщо у неї гінеколог зробив іспит тазу, ви можете пропустити цю частину іспиту.
- Якщо ви постачальник чоловічої статі, переконайтеся, що у вас є шаперон жіночої статі для будь-яких обстежень тазу, грудей або прямої кишки.
- Попросіть пацієнта вкласти ноги в стремена для цієї частини іспиту і накинути на неї простирадло, щоб забезпечити їй комфорт.
- Зберіть те, що вам знадобиться перед початком іспиту, наприклад, дзеркало та предмети для збору зразка з шийки матки пацієнта.
Порада: Обов’язково надіньте рукавички перед початком цієї частини іспиту, оскільки ви можете потрапити в організм з рідинами.
Огляньте груди, якщо пацієнтка жіночої статі і має занепокоєння. Ця частина іспиту також може бути факультативною залежно від мети візиту пацієнтки та від того, чи робила вона це у свого гінеколога. Подивіться на тканини молочної залози, щоб перевірити наявність будь-яких порушень, таких як почервоніння, поглиблення або блискучі ділянки шкіри. Потім промацуйте груди, щоб відчути будь-які відхилення в тканині.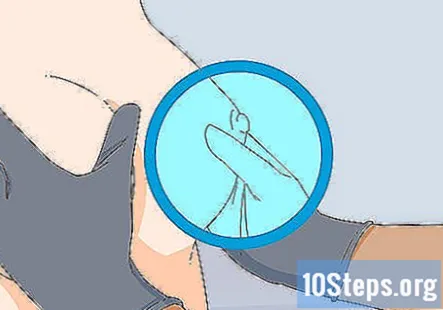
- Запитайте пацієнтку, чи не проводять вони регулярні самообстеження грудей, щоб перевірити наявність проблем. Якщо ні, проінструктуйте їх щодо переваг проведення цих перевірок.
Зробіть ректальне обстеження та візьміть зразок, якщо у пацієнта виникають проблеми. Якщо пацієнт скаржився на кров у калі, біль при дефекації чи інші пов’язані з цим проблеми з травленням, можливо, вам доведеться провести ректальний огляд та взяти зразок стільця для перевірки на приховану кров.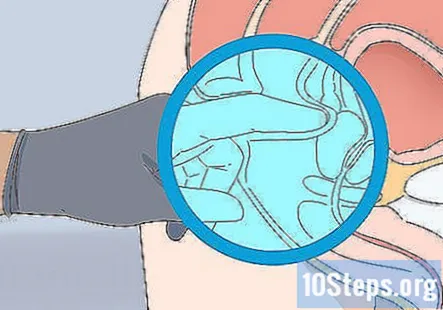
- Виконайте ректальний огляд, коли пацієнт лежить на боці.
Питання та відповіді спільноти
Коли я маю оголений іспит?
Рідко, якщо взагалі коли-небудь потрібно, повністю роздягтися на медичний огляд.
Чи можна жінок обстежувати як чоловіка?
Так, жінка може пройти фізичний огляд. Ні, це не той самий іспит, який би провів чоловік.
Що таке тестування на дисдіадохокінез?
Це перевірка здатності групи м’язів виконувати швидкі, почергові рухи, такі як неодноразове відкривання та змикання кулака.
Поради
- Обов’язково спілкуйтеся зі своїм пацієнтом протягом іспиту. Скажіть їм, що ви збираєтеся робити, перед тим, як це зробити, попросіть їх змінити позицію за потреби та ввічливо доручіть їм робити інші речі за необхідністю для іспиту.
- Завжди носіть рукавички та інші засоби індивідуального захисту, як це вимагається для виду обстеження та для захисту від будь-яких захворювань, що передаються.
Речі, які вам знадобляться
- Мило
- Рушник
- Халат і простирадло для драпірування пацієнта
- Приватна зона для іспиту
- Стетоскоп
- Манжета артеріального тиску
- Ноутбук або папір і ручка для створення нотаток
- Камертон (необов’язково для тесту Вебера та Рінне)
- Рукавички


